Parodontiitti ja diabetes ovat kaksi yleistä kansansairautta, ja niiden välillä on vahva kaksisuuntainen yhteys. Epätasapainossa oleva diabetes edistää parodontiitin etenemistä ja vaikeuttaa sen hoitoa. Toisaalta, vaikean parodontiitin aktiivisuus vaikuttaa haitallisesti diabeteksen hallintaan ja hoitoon.
Maailman terveyspäivän kunniaksi HUS:n Uuden lastensairaalan sydän- ja elinsiirtokirurgi Tommi Pätilä sekä Helsingin yliopiston suu- ja leukasairauksien yksikön professori Timo Sorsa pohtivat kahden kansansairautemme välistä yhteyttä suunterveyden näkökulmasta.
Diabetes ja ientulehdus ovat kaksi merkittävää maailmanlaajuista terveysongelmaa, jotka vaativat välitöntä huomiota. Noin puolet maailman väestöstä kärsii ientulehduksesta, kun taas lähes puoli miljardia ihmistä sairastaa diabetesta.
Pelkästään Suomessa on noin 500 000 diabeetikkoa, joista noin 50 000 sairastaa tyypin 1 diabetesta ja noin 400 000 tyypin 2 diabetesta. Lisäksi arvioidaan, että Suomessa on jopa 100 000 diagnosoimatonta tyypin 2 diabeetikkoa.
Diabetes ja parodontiitti
Parodontiitti on hampaiden kiinnityskudossairaus, joka etenee ientulehduksesta ja voi pahimmillaan johtaa hampaiden menetykseen. Sairauden oireisiin kuuluvat punoittavat, turvonneet ja verenvuotavat ikenet, ikenien vetäytyminen, ientaskujen syntyminen, hampaiden löystyminen, pahanhajuinen hengitys sekä mahdolliset nielemis- ja puru-ongelmat.
Parodontiittiin liittyy monia riskitekijöitä, kuten tupakointi, geneettiset tekijät, ja diabeteksen kaltaiset systeemiset sairaudet.
Sairauden oireet voivat vaihdella lievästä vakavaan ja vaativat usein hammaslääkärin tai suuhygienistin arviointia ja hoitoa. Varhainen tunnistaminen ja hoito ovat tärkeitä parodontiitin hallinnassa.
Diabetespotilailla on suurentunut riski sairastua parodontiittiin, ja päinvastoin, parodontiitilla on negatiivinen vaikutus diabeteksen hoitoon ja hallintaan. Korkea verensokeri lisää tulehdusta suussa ja vaikeuttaa parodontiitin paranemista. Näiden kahden sairauden yhteinen vaikutus heijastuu myös systeemisiin tulehdusmarkkereihin ja verensokeritasoihin.
Perinteiset diagnostiset menetelmät eivät aina riitä tunnistamaan parodontiitin ja diabeteksen riskiä. Siksi on kehitetty uusia biomarkkereihin perustuvia pikatestejä, jotka auttavat tunnistamaan näiden sairauksien riskin varhaisessa vaiheessa.
Tietoa suunterveyden tilasta
Suomessa kehitetty aMMP-8-pikatesti perustuu aktiivisen matriksin metalloproteinaasi 8:n (aMMP-8) pitoisuuden mittaamiseen suuhuuhteesta. Tutkimukset ovat osoittaneet, että kohonnut aMMP-8-taso voi olla merkki sekä parodontiitista että diabeteksesta.
aMMP-8-pikatesti voidaan suorittaa hammaslääkärin vastaanotolla, ja tulokset saadaan välittömästi. Tämä mahdollistaa varhaisen puuttumisen parodontiitin kehittymiseen ja diabeteksen riskin arviointiin. Lisäksi testi tarjoaa potilaille tärkeää tietoa heidän suunsa terveydestä ja diabeteksen riskistä, mikä kannustaa parempaan omahoidon ja terveellisten elämäntapojen noudattamiseen.
– Testin avulla voidaan havaita parodontiitin merkkejä jopa ennen oireiden ilmenemistä, mikä antaa mahdollisuuden varhaiseen hoitoon ja komplikaatioiden ennaltaehkäisyyn, toteaa Helsingin yliopiston suu- ja leukasairauksien yksikön professori Timo Sorsa.
Testi on osoittautunut hyödylliseksi tyypin I, tyypin II sekä raskausdiabetesta sairastavien potilaiden seulonnassa.
Diabeetikolle suunterveys on avainasia
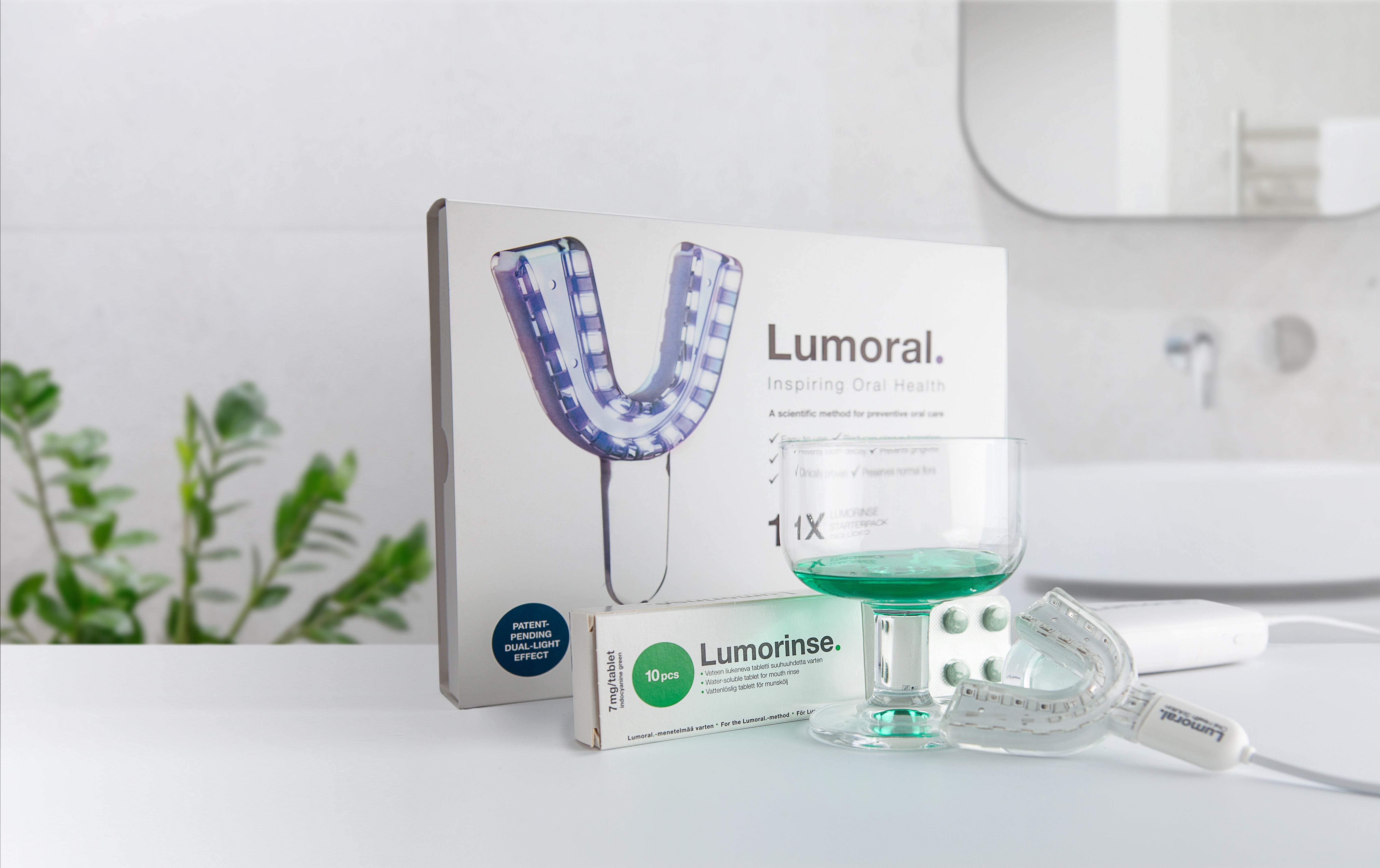
Diabetespotilailla, joilla on parodontiitti, vaatii erityishuomiota, muistuttaa lasten sydän- ja elinsiirtokirurugi Tommi Pätilä. Pätilä on myös yksi mekaanista suuhygieniaa tehostavan Lumoral-innovaation kehittäjistä.
– Diabeetikoiden on erityisen tärkeää panostaa säännölliseen suuhygieniaan ja hammaslääkärikäynteihin. Tämä ei ainoastaan paranna potilaiden elämänlaatua, vaan myös vähentää pitkäaikaisten komplikaatioiden riskiä, Pätilä kertoo.
Pätilän mukaan kotona toteutettuun suuhygienian hallintaan voidaan kombinoida tukihoitoja, kuten aMMP-8 inhibiittorina toimiva matala-annoksinen doksisykliini ja valoaktivoitavat suuhuuhteet, joilla on anti-inflammatorinen vaikutus.
– Antibakteerisen Lumoral-hoidon avulla plakin haitallisia bakteereja voidaan tehokkaasti poistaa hampaiden pinnoilta ja ienrajoista. Kotona annosteltu Lumoral-hoito on osoittautunut huomattavasti tehokkaammaksi ja myös paremmaksi siedetyksi kuin klooriheksidiinipohjainen suuvedet, joita yleisesti nykyään käytetään.
Pätilä korostaa, että antibakteerinen hoito toteutetaan mekaanisen hampaiden puhdistuksen lisänä, eikä se korvaa hammasharjan ja hammasvälien puhdistamisen tarvetta. Miksi mekaanista suun puhdistusta tehostavaa lisähoitoa sitten tarvitaan?
– Tutkimusten perusteella hampaita harjaamalla saadaan vain 65% plakista poistettua. Jäännösplakkia jää jokaisella suuhun tehokkaimmankin hampaiden harjauksen jälkeen. Lumoral auttaa poistamaan tämän jäännösplakin. Säännöllisellä Lumoral-hoidolla hammaspinnat saadaan kunnolla puhtaiksi. Erityisesti diabeetikot hyötyvät tästä jäännösplakin eliminoinnista, Pätilä sanoo.
Tutkimusten mukaan säännöllinen antibakteerinen hoito perinteisen ei-kirurgisen standardihoidon tukena vähentää tulehdusta ienkudoksissa sekä parantaa suuhygieniaa ja syventyneiden taskujen paranemista kroonisessa parodontiitissa verrattuna tavanomaiseen hoitoon.
Antibakteerisen hoidon in osoitettu myös ennaltaehkäisevän ja osaltaan parantavan myös implanttien ympäryskudosten tulehduksia. Hoito sopii kaikille, mutta tehokkaimpana valoaktivoitava antibakteerinen hoito nähdään potilailla, joilla on tarvetta tehostettuun suuhygieniaan.
***
Maailman terveysjärjestö WHO:n lanseeraamaa terveyden vuosipäivää vietetään maailmanlaajuisesti 7. huhtikuuta, jotta tietoisuus terveysongelmista lisääntyisi. Tänä vuonna on nostettu ajankohtainen Minun terveyteni, minun oikeuteni" -teema esiin, joka korostaa terveyden tasa-arvon merkitystä.
***
Lähteitä:
- Trujillo K, Räisänen IT, Sorsa T, Pätilä T. Repeated daily use of dual-light antibacterial photodynamic therapy in periodontal disease—a case report. Dent J (Basel). 2022;10(9):163. doi:10.3390/dj10090163
- Pakarinen S, Saarela RKT, Välimaa H, et al. Home-applied dual-light photodynamic therapy in the treatment of stable chronic periodontitis (HOPE-CP)—three-month interim results. Dent J (Basel). 2022;10(11):206. doi:10.3390/dj10110206
- Gholami L, Shahabi S, Jazaeri M, Hadilou M, Fekrazad R. Clinical applications of antimicrobial photodynamic therapy in dentistry. Front Microbiol. 2023;13:1020995. doi:10.3389/fmicb.2022.1020995
- Lähteenmäki H, Pätilä T, Räisänen I, Kankuri E, Tervahartiala T, Sorsa T. Repeated Home-Applied Dual-Light Antibacterial Photodynamic Therapy Can Reduce Plaque Burden, Inflammation, and aMMP-8 in Peri-Implant Disease – A Pilot Study. Curr Issues Mol Biol 2022; 44: 1273–1283. doi: 10.3390/cimb44030085